![]()
การอักเสบ
(Inflammation)
- 1. Changes in the vascular flow และ caliber
(Hemodynamic
changes)
- 2. Changes in vascular permeability
- Patterns ของการเพิ่ม vascular
permeability
- Chemical mediators of inflammation
- 3. Formation of a leukocytic exudate - 1. Neutrophils
(polymorphonuclear leukocyte)
- 5. Lymphocyte และ plasma cell อันตรายที่เป็นสาเหตุของการอักเสบ
อันตรายที่เป็นสาเหตุของการอักเสบ ลักษณะการเปลี่ยนแปลงของการอักเสบอย่างเฉียบพลัน
ลักษณะการเปลี่ยนแปลงของการอักเสบอย่างเฉียบพลัน
 Cells of the Inflammatory response
Cells of the Inflammatory response Role of lymphatic
และ Lymphnodes
Role of lymphatic
และ Lymphnodes Type
of Exudate in Acute inflammation
Type
of Exudate in Acute inflammation
 การอักเสบอย่างเรื้อรัง
(Chronic Inflammation)
การอักเสบอย่างเรื้อรัง
(Chronic Inflammation) ลักษณะที่สำคัญของการอักเสบอย่างเรื้อรัง
ลักษณะที่สำคัญของการอักเสบอย่างเรื้อรัง ลักษณะของการอักเสบที่แบ่งตาม
anatomical site
ลักษณะของการอักเสบที่แบ่งตาม
anatomical site
เมื่อเนื้อเยื่อได้รับอันตราย (jnjury) จะเกิดการเปลี่ยนแปลงขึ้นในเนื้อเยื่อ ซึ่งเป็นปฏิกิริยาต่อเนื่องกัน และการเปลี่ยนแปลงนี้จะเกิดขึ้นเฉพาะในเนื้อเยื่อที่ได้รับอันตรายเท่านั้น เราเรียกการเปลี่ยนแปลงนี้ว่า “การอักเสบ”
 อันตรายที่เป็นสาเหตุของการอักเสบ
ได้แก่
อันตรายที่เป็นสาเหตุของการอักเสบ
ได้แก่
1. Physical agents เช่น machanical trauma ความร้อนจัด ความเย็นจัด รังสี พลังงานไฟฟ้า
2. Chemical agents เช่น กรด ด่าง พิษของแบคทีเรีย
3. Biological agents เช่น แบคทีเรีย ไวรัส ฯลฯ
4. Hypersensitivity reaction เช่น ปฏิกิริยาของ antibody หรือ sensitized Lymphocytes
สาเหตุที่สำคัญของการอักเสบ ได้แก่ การที่เชื้อแบคทีเรียสร้างสารพิษออกมาทำลายเนื้อเยื่อ หรือเชื้อไวรัสแบ่งตัวในเนื้อเยื่อทำให้เซลล์ถูกทำลาย และจุลินทรีย์เกือบทุกชนิดสามารถกระตุ้นให้เกิด hyper-sensitivity reaction ขึ้นได้
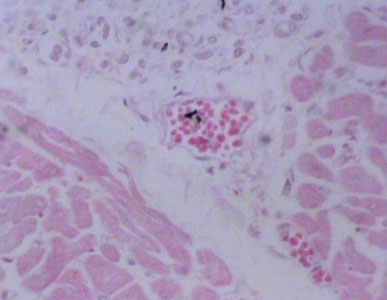
การอักเสบอย่างเฉียบพลัน (acute inflammation) จะเกิดขึ้นหลังจากเนื้อเยื่อได้รับอันตรายอย่างรุนแรง เช่น ถูกไฟลวก เส้นเลือดในเนื้อเยื่อบริเวณนั้นจะหดตัว และมีเลือดไหลมาคั่งมากขึ้น ต่อมาเส้นเลือดจะโป่งออกและมีพลาสม่ากับเม็ดเลือดขาวหลุดออกจากเส้นเลือดไปยังเนื้อเยื่อบริเวณนั้น ซึ่งพลาสม่าและเม็ดเลือดขาวนั้นเรียกว่า exudate (หนอง)

ถ้าเนื้อเยื่อได้รับอันตรายน้อยก็จะมีหนองออกมาน้อย และจะหายไปในที่สุด แต่ถ้าสาเหตุของการอักเสบยังคงอยู่ เช่น มีเชื้อแบคทีเรียอยู่ เนื้อเยื่อจะยังคงมีการอักเสบต่อไป อาจเป็นเดือนหรือเป็นปี ซึ่งกลายเป็นการอักเสบอย่างเรื้อรัง (chronic inflammation) การอักเสบอย่างเรื้อรังต่างจากการอักเสบแบบเฉียบพลัน เพราะจะมี exudate อยู่น้อย และมีการสร้าง fibrous tissue และเส้นเลือดฝอยมาก ซึ่งเราเรียกเนื้อเยื่อนี้ว่า granulation tissue เมื่อนานเข้าเส้นเลือดฝอยจะน้อยลง และมีการสร้าง collagen fiber เข้ามาแทนที่ ซึ่งจะกลายเป็นแผลเป็น (Scar tissue) ในที่สุด จะเห็นว่าการอักเสบอย่างเฉียบพลันเป็นการอักเสบที่เกิดมี exudate ขึ้นมักจะเกิดในระยะเวลาสั้นและหายไปในเวลาอันรวดเร็ว ส่วนการอักเสบอย่างเรื้อรังเป็นการอักเสบที่เกิดมี fibrous tissue ขึ้นมากและมีการอักเสบอยู่นาน อย่างไรก็ตามการอักเสบทั้งสองชนิดนี้มักจะเกิดขึ้นพร้อมกัน
คือเป็นปฏิกิริยาต่อต้าน หรือทำลายการติดเชื้อ (infection) และจำกัดขอบเขตของการกระจายของสารพิษโดยการที่มีเม็ดเลือดขาวมาเก็บกินและทำลายเชื้อโรค หรือการที่มี antibody มา neutralize สารพิษ เป็นต้น
 ข้อเสียของการอักเสบ
ข้อเสียของการอักเสบ
บางครั้งการอักเสบก็มีผลเสียต่อร่างกาย เช่น การอักเสบอย่างเฉียบพลันของกล่องเสียง อาจทำให้กล่องเสียงบวม อาจถึงตายได้ การแพ้เกสรดอกไม้ ทำให้เป็นโรคหืดก็เช่นกัน การสร้าง fibrous tissue ในการอักเสบอย่างเรื้อรัง ซึ่งไปห่อหุ้มตัวแบคทีเรีย หรือสิ่งแปลกปลอมอื่น อาจทำให้อวัยวะที่สำคัญถูกกดหรือเสียรูปร่างและหน้าที่ไป และการเกิด fibrosis ในอวัยวะที่เป็นรูกลวง เช่น ลำไส้ อาจทำให้ลำไส้เกิดการตีบแคบและอุดตัน
 1. การอักเสบอย่างเฉียบพลัน
1. การอักเสบอย่างเฉียบพลัน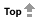 ลักษณะและอาการทางภายนอกของการอักเสบอย่างเฉียบพลัน
คือ ปวด (Pain หรือ Dolor) บวม (Swelling หรือ Tumor) แดง
(Redness หรือ Rubor) ร้อน (Heat หรือ Calor)
และการเคลื่อนไหวบางส่วนเสียไป
(Loss
of function หรือ Functio Laesa)
ลักษณะและอาการทางภายนอกของการอักเสบอย่างเฉียบพลัน
คือ ปวด (Pain หรือ Dolor) บวม (Swelling หรือ Tumor) แดง
(Redness หรือ Rubor) ร้อน (Heat หรือ Calor)
และการเคลื่อนไหวบางส่วนเสียไป
(Loss
of function หรือ Functio Laesa)
 การเปลี่ยนแปลงภายในของการอักเสบอย่างเฉียบพลัน
เมื่อดูการเปลี่ยนแปลงภายในของการอักเสบอย่างเฉียบพลันด้วยกล้องจุลทรรศน์จะพบว่า
เมื่อเนื้อเยื่อได้รับอันตราย
เส้นเลือดบริเวณนั้นจะเกิดการหดตัวขึ้นในระยะเวลาสั้นๆ
ทำให้เกิดเนื้อเยื่อบริเวณนั้นซีดไปชั่วขณะ
เลือดจะไหลมาสู่บริเวณที่มีการอักเสบเร็วขึ้น
และเส้นเลือดฝอยจะขยายตัวเพิ่มขึ้น
(active hyperemia)
ทำให้บริเวณนั้นแดงขึ้น (ตัวอย่างเช่น
ถูกตี
หรือทุบที่ต้นแขนจะซีดชั่วคราวแล้วก็แดงขึ้น)
ผนังเส้นเลือดจะมี Permeability
เพิ่มขึ้น ทำให้มีพลาสม่า
(fluid exduate)
จากในเส้นเลือดไหลซึมเข้าไปในเนื้อเยื่อที่ได้รับอันตราย
เนื้อเยื่อบริเวณนั้นจะบวมขึ้น
(swelling) และมีอาการปวดได้
เพราะน้ำเหลืองที่คั่งอยู่ในเนื้อเยื่อบริเวณนั้น
เมื่อมีพลาสม่าซึมออกนอกเส้นเลือด
การไหลของเลือดในเส้นเลือดจะช้าลง
(stasis)
การเปลี่ยนแปลงภายในของการอักเสบอย่างเฉียบพลัน
เมื่อดูการเปลี่ยนแปลงภายในของการอักเสบอย่างเฉียบพลันด้วยกล้องจุลทรรศน์จะพบว่า
เมื่อเนื้อเยื่อได้รับอันตราย
เส้นเลือดบริเวณนั้นจะเกิดการหดตัวขึ้นในระยะเวลาสั้นๆ
ทำให้เกิดเนื้อเยื่อบริเวณนั้นซีดไปชั่วขณะ
เลือดจะไหลมาสู่บริเวณที่มีการอักเสบเร็วขึ้น
และเส้นเลือดฝอยจะขยายตัวเพิ่มขึ้น
(active hyperemia)
ทำให้บริเวณนั้นแดงขึ้น (ตัวอย่างเช่น
ถูกตี
หรือทุบที่ต้นแขนจะซีดชั่วคราวแล้วก็แดงขึ้น)
ผนังเส้นเลือดจะมี Permeability
เพิ่มขึ้น ทำให้มีพลาสม่า
(fluid exduate)
จากในเส้นเลือดไหลซึมเข้าไปในเนื้อเยื่อที่ได้รับอันตราย
เนื้อเยื่อบริเวณนั้นจะบวมขึ้น
(swelling) และมีอาการปวดได้
เพราะน้ำเหลืองที่คั่งอยู่ในเนื้อเยื่อบริเวณนั้น
เมื่อมีพลาสม่าซึมออกนอกเส้นเลือด
การไหลของเลือดในเส้นเลือดจะช้าลง
(stasis)


และเม็ดเลือดขาวจะมาออกันที่ผนังเส้นเลือดจนติดกับผนังเส้นเลือด (pavementing) เม็ดเลือดขาวโดยเฉพาะ neutrophils จะเคลื่อนที่ผ่านผนังเส้นเลือดตรงรอยต่อระหว่างเซลล์ของผนังเส้นเลือด ซึ่งเปิดกว้างขึ้น โดยวิธี amoeboid movement เข้าไปในเนื้อเยื่อที่มีการอักเสบ เพื่อเก็บกินแบคทีเรียหรือเซลล์ที่ตาย การเคลื่อนไหวของร่างกายลำบากขึ้นในบริเวณที่มีการอักเสบเนื่องจากมีการบวม และตึงในเนื้อเยื่อมากขึ้น ทำให้มีอาการปวด ถ้าพยายามจะเคลื่อนไหว
ระยะเวลาของการเปลี่ยนแปลงในเนื้อเยื่อที่มีการอักเสบอย่างเฉียบพลันและความรุนแรงขึ้นกับสาเหตุของอันตราย (injury) ที่เกิดขึ้นกับเนื้อเยื่อนั้นๆ เช่น ถ้าถูกไฟไหม้ น้ำร้อนลวก หรือเกิดการระคายเคืองจากกรดหรือด่างจะเกิดขึ้นทันทีทันใด แต่ถ้าเกิดจากรังสีไวโอเลตอาจจะกินเวลานานหลายชั่วโมงก่อนที่จะเกิดการอักเสบต่อผิวหนัง
 ลักษณะการเปลี่ยนแปลงใหญ่ๆ
ของการอักเสบอย่างเฉียบพลัน
ลักษณะการเปลี่ยนแปลงใหญ่ๆ
ของการอักเสบอย่างเฉียบพลัน
-การเปลี่ยนแปลงทั้งสามเกิดขึ้นตามลำดับ อาจมีการซ้อนกันได้ และอาจมี mediator mechanism ร่วมกัน
-การเปลี่ยนแปลงของการไหลเวียนและขนาดของเส้นเลือดนี้เกิดเฉพาะในระดับ microcirculation ซึ่งได้แก่ small arteriole, capillary, small venule
- การเปลี่ยนแปลงนี้อาจเกิดจากการถูกกระตุ้นโดย chemical mediator หรือโดย neurogenic mechanism การเปลี่ยนแปลงมีดังนี้

 1. Changes in the vascular flow และ caliber
(Hemodynamic
changes)
1. Changes in the vascular flow และ caliber
(Hemodynamic
changes)
 1.1
การหดตัวของเส้นเลือด arterioles
อย่างชั่วครา
1.1
การหดตัวของเส้นเลือด arterioles
อย่างชั่วครา
(Transient-vasoconstriction of arterioles)
ถ้าเป็น injury ที่ไม่รุนแรง การหดตัวของเส้นเลือด arteriole จะเกิดขึ้นชั่วคราวและหายไปภายใน 3-5 นาที แต่ถ้าเป็น injury ที่รุนแรงมาก เช่น ถูกไฟไหม้ การหดตัวของเส้นเลือดอาจกินเวลานานเป็นนาที กลไกของการหดตัวของเส้นเลือดยังไม่ทราบ แต่อาจเกิดจาก neurogenic mechanism
 1.2
การขยายตัวของเส้นเลือด
(Vasodilatation)
1.2
การขยายตัวของเส้นเลือด
(Vasodilatation)
การขยายตัวของเส้นเลือดเกิดขึ้นที่ arterioles ทำให้เส้นเลือดฝอย (capillary) และเส้นเลือดดำ (vein) พอตัวมากขึ้น การไหลเวียนของเลือดมากขึ้น ผลทำให้เกิด hydrostatic pressure สูงขึ้น เกิดมี transudation (low-protein fluid) ซึมออกมากได้ชั่วระยะเวลาหนึ่ง การที่มีเลือดไหลเวียน (hyperaemia) ช่วยอธิบาย classical signsของแดง (redness) และร้อน (Heat)
 1.3 การเพิ่ม permeability
ของ microcirculation
1.3 การเพิ่ม permeability
ของ microcirculation
การเพิ่ม permeability ของเส้นเลือดทำให้การไหลเวียนของเส้นเลือดช้าลง มีการรั่วไหลออกมาของ protein-rich fluid จากเส้นเลือดเข้าไปสู่เนื้อเยื่อนอกเส้นเลือด ผลทำให้เม็ดเลือดแดงหนาแน่ ภาวะที่มีเส้นเลือดขยายตัว และมีเม็ดเลือดแดงหนาแน่นอยู่ภายในนี้เรียกว่า stagnation หรือ stasis
 1.4 Leukocyte margination
1.4 Leukocyte margination
มีการเรียงตัวของเม็ดเลือดขาวมาที่ขอบๆ ของเส้นเลือด ภาวะนี้เกิดขึ้นพร้อมกับ stasis ระยะเวลาของการเกิดการเปลี่ยนแปลงที่กล่าวมานี้ไม่แน่นอน ใน injury ที่ไม่รุนแรง การเปลี่ยนแปลงก็เกิดขึ้นช้าและไม่รุนแรง เช่นจะเกิด stagnation (stasis) ขึ้นเมื่อได้รับ injury ผ่านไปแล้ว 15-30 นาที แต่ถ้ามี severe injury อาจเกิด stagnation เมื่อเวลาผ่านไป 2-3 นาทีเท่านั้น
 2. Changes in vascular permeability
2. Changes in vascular permeability
การเปลี่ยนแปลงของ vascular permeability ทำให้เกิดมี exudation และ edema ซึ่งรวม เรียกว่า “fluid exudate” และเป็น classical sign อย่างหนึ่งของการอักเสบ การซึมผ่านของน้ำและตัวละลายที่มีโมเลกุลเล็ก อธิบายได้โดย
 2.1 Microfiltration theory
ตาม Starling
hypothesis
ผนังของเส้นเลือดฝอยปกติมีการไหล
ผ่านของน้ำและตัวละลายที่มีโมเลกุลเล็กๆ
ผ่านเข้าออกได้อยู่แล้ว
เช่น อิเล็คโตรไลต์
โดยมีแรงสมดุลย์ระหว่าง osmotic
pressure และ Hydrostatic pressure แล้วน้ำและอีเล็คโตรไลต์เหล่านั้นก็ถูกดูดซึมกลับเข้าทางท่อน้ำเหลือง
จึงไม่มี edema
เมื่อมีการอักเสบ hydrostatic pressure
ในหลอดเลือดสูงขึ้น
เป็นผลให้น้ำและตัวละลายที่มีโมเลกุลเล็กไหลออกจากเส้นเลือดมากขึ้น
เกิด transudate (low-protein fluid)
แต่ในการอักเสบ edema
ที่เกิดขึ้น เกิดจาก high protein fluid
หรือ exudate เนื่องจากมี leaky endothelium,
intravascular osmotic pressure ลดลง
ร่วมกับมีการเพิ่มของ osmotic
pressure
ของของเหลวที่อยู่ในเนื้อเยื่อนอกเส้นเลือด
ทำให้การไหลกลับของของเหลวเข้าเส้นเลือดดำน้อยลง
ผลมีของเหลวอยู่ในเนื้อเยื่อมากเกิดการบวม
(edema )
2.1 Microfiltration theory
ตาม Starling
hypothesis
ผนังของเส้นเลือดฝอยปกติมีการไหล
ผ่านของน้ำและตัวละลายที่มีโมเลกุลเล็กๆ
ผ่านเข้าออกได้อยู่แล้ว
เช่น อิเล็คโตรไลต์
โดยมีแรงสมดุลย์ระหว่าง osmotic
pressure และ Hydrostatic pressure แล้วน้ำและอีเล็คโตรไลต์เหล่านั้นก็ถูกดูดซึมกลับเข้าทางท่อน้ำเหลือง
จึงไม่มี edema
เมื่อมีการอักเสบ hydrostatic pressure
ในหลอดเลือดสูงขึ้น
เป็นผลให้น้ำและตัวละลายที่มีโมเลกุลเล็กไหลออกจากเส้นเลือดมากขึ้น
เกิด transudate (low-protein fluid)
แต่ในการอักเสบ edema
ที่เกิดขึ้น เกิดจาก high protein fluid
หรือ exudate เนื่องจากมี leaky endothelium,
intravascular osmotic pressure ลดลง
ร่วมกับมีการเพิ่มของ osmotic
pressure
ของของเหลวที่อยู่ในเนื้อเยื่อนอกเส้นเลือด
ทำให้การไหลกลับของของเหลวเข้าเส้นเลือดดำน้อยลง
ผลมีของเหลวอยู่ในเนื้อเยื่อมากเกิดการบวม
(edema )
 2.2 Morphological evidence
เมื่อดูด้วยกล้องจุลทรรศน์อีเล็คตรอน
ปกติแล้วการไหลของของเหลวผ่านผนังเส้นเลือดเป็นไปได้
2 วิธีคือ
2.2 Morphological evidence
เมื่อดูด้วยกล้องจุลทรรศน์อีเล็คตรอน
ปกติแล้วการไหลของของเหลวผ่านผนังเส้นเลือดเป็นไปได้
2 วิธีคือ
1. โดยที่ endotholial เซลล์กินเอาของเหลวและส่งผ่าน cytoplasm เป็น droplet โดยวิธี pinocytosis
2. ของเหลวไหลผ่านช่องว่างระหว่าง endothelial เซลล์ (intercellular junction) ในขณะมีการอักเสบพบว่า จะมีการไหลผ่านช่องว่างระหว่างเซลล์ของผนังเส้นเลือด (intercelluar junction) มากกว่า ซี่งเรียกว่ามีการเพิ่ม permeability ของผนังเส้นเลือด การเพิ่ม permeability ของผนังเส้นเลือด เป็นผลจาก endogeneous mediators (ซึ่งเป็นพวก vasoactive amine สามารถกระตุ้นให้มี muscular contraction) เชื่อว่าใน endothelial cell มี microfibril ซึ่งมีส่วนประกอบคล้าย actomyosin ที่มีผลโดยตรงต่อ histomine เช่นกัน ทำให้ endotheliol เซลล์หดตัว จึงเกิดช่องว่างระหว่างเซลล์ขึ้นได้ จะเห็นว่าการเพิ่ม vascular permeability ในการอักเสบอย่างเฉียบพลัน แบ่งออกเป็น 2 ระยะ
ระยะแรก เป็นผลโดยตรงจาก histamine ซึ่งมีฤทธิ์อยู่ได้นานประมาณ 15 นาที ซึ่งระยะนี้ antihistamine สามารถจะต้านฤทธิ์ histamine และทำให้การอักเสบลดลงได้ระยะที่สอง เป็นผลจากkinin system, prostaglandin complement และ peptides อื่นๆ ซึ่งมีผลทำให้เส้นเลือดมี permeability เพิ่มสูงขึ้นนาน และ complement เป็นตัวสำคัญที่จะทำให้การเพิ่ม permeability ของเส้นเลือดคงอยู่ต่อไป เพราะ complement system เป็นปฏิกิริยาที่ซับซ้อน และเกี่ยวข้องกับระบบอื่นอีกมากมาย ดังจะกล่าวต่อไป
 Patterns ของการเพิ่ม vascular
permeability มี 3 แบบ คือ
Patterns ของการเพิ่ม vascular
permeability มี 3 แบบ คือ
 1. Immediate-transient response
1. Immediate-transient response
การเพิ่ม vascular permeability ที่เกิดขึ้นทันทีหลัง injury มี peak การเกิดใน 5-10 นาที และ กินเวลาการเกิดภายใน 15-30 นาที การ response แบบนี้เกิดจากการกระตุ้นของ histamine, serotonin และ bradykinin การ response นี้เกิดเฉพาะใน small และ medium size venules ที่มีขนาดเส้นผ่าศูนย์กลางเล็กกว่า 100ไมครอน และไม่เกิดใน capillary การเปลี่ยนแปลงที่เกิดขึ้นในเส้นเลือดพบ endothelium cell ที่บุรอบเส้นเลือด มีการหดตัว เพราะภายใน endothelium cell มี actomyosin ผลทำให้เกิดช่องว่าระหว่าง endothelium cell ที่มีความกว้าง 0.5-1.0 ไมครอน ทำให้ plasma protein ผ่านออกมาได้ระยะเวลานี้ antihistamine สามารถต้านฤทธิ์ histamine และทำให้การอักเสบลดลง การ response แบบนี้เกิดขึ้นได้จาก mild injury
 2.Immediate-sustained
response
2.Immediate-sustained
response
การเพิ่ม permeability ของเส้นเลือดเกิดขึ้นทันทีหลัง injury และเกิดเป็นเวลานาน อาจเป็น วัน หรือหลายวัน กลไกที่ทำให้มีการเพิ่ม permeability แบบนี้เกิดจากมีการตายของ endothelial cell หรือผนังเส้นเลือดถูกทำลาย ทำให้มี plasma และเม็ดเลือดแดงออกมา เกิดขึ้นกับเส้นเลือดทุกระดับของ microcirculation injury ที่ทำให้เกิดการทำลายของ endothelial cell นี้ได้จึงเป็น severe injury เช่น ไฟลวก อย่างแรง และ exudate ที่พบจึงมีทั้ง plasma protein และเม็ดเลือดแดง
 3.Delayed-prolonged
response
3.Delayed-prolonged
response
การเพิ่ม permeability นี้ เกิดขึ้นหลังจากมี injury ไปแล้วเป็นเวลานานหลายชั่วโมง หรือเป็นวันๆ ตัวอย่างของ injury ที่ทำให้เกิดการ response แบบนี้ได้แก่ X-ray, UV irradiation, bacterial toxins และ delayed (type IV) hypersensitivity reaction, sunbrn กลไกที่ทำให้มีการเพิ่ม permeability แบบนี้ เกิดจากมีรอยรั่ว (leakage) หรือมี intercellular gap เนื่องจากมี injury โดยตรงต่อ endothelial cell โดยไม่มีการหดตัวของ endothelial cell injury ที่เกิดขึ้นในคนมีมากมาย ถ้า injury รุนแรงมาก มักทำให้เกิดแบบ immediate sustained response หรือเกิดมีการ response ที่ซับซ้อนกันได้
 Chemical mediators of inflammation
Chemical mediators of inflammation
mediators ต่างๆ ในการอักเสบ อาจมาจาก plasma มาจากเซลล์ มาจากเนื้อเยื่อที่ถูกทำลาย เราสามารถแบ่ง mediators ได้เป็น 6 ชนิด
 1. Vasoactive amine
ได้แก่ histamine,
serotonin ในคน histamine พบมากใน granule
ของ mast cells, basophil และ platelet vasoactive amine
นี้เป็นสารที่ทำให้เส้นเลือดดำ
(venule) มี vasodilatation และทำให้ vascular
permeability เพิ่มขึ้น ในลักษณะแบบ
immediate-transient response เพราะฉะนั้น vasoactive
amine
นี้จึงมีบทบาทเฉพาะช่วงแรกๆ
ของการอักเสบเท่านั้น
1. Vasoactive amine
ได้แก่ histamine,
serotonin ในคน histamine พบมากใน granule
ของ mast cells, basophil และ platelet vasoactive amine
นี้เป็นสารที่ทำให้เส้นเลือดดำ
(venule) มี vasodilatation และทำให้ vascular
permeability เพิ่มขึ้น ในลักษณะแบบ
immediate-transient response เพราะฉะนั้น vasoactive
amine
นี้จึงมีบทบาทเฉพาะช่วงแรกๆ
ของการอักเสบเท่านั้น
mast cell จะหลั่ง histamine ออกมากได้ โดยมีการกระตุ้นจากสิ่งต่อไปนี้
1. Immunological reaction IgE จับกับ receptor บน mast cell
2. Anaphylatoxin ได้แก่ C3a และ C5a
3. Physical agents เช่น trauma, heat
4. Cationic protein จาก lysosome ของ neutrophil
 2. Plasma proteases
มี
3 system ที่เกี่ยวข้องกัน คือ kinin system, Complement system
และ Clotting system โดย
2. Plasma proteases
มี
3 system ที่เกี่ยวข้องกัน คือ kinin system, Complement system
และ Clotting system โดย Kinin system และ complement
system ถือว่าเป็นmediator
ที่สำคัญที่สุดของการอักเสบ
Kinin system และ complement
system ถือว่าเป็นmediator
ที่สำคัญที่สุดของการอักเสบ
 2.1 kinin system
2.1 kinin system
Inactive Hageman factor ถูก activated โดยการสัมผัสกับ surface active agents เช่น glass, kaolin, collagen, basement membrane materiel, cartilage และ endotoxin ผลได้ activated Hagemen factor ซึ่งไปเปลี่ยน Prekallikrein ให้เป็น Kallikrein แล้ว Kallikrein ไปแตก Kininogen ซึ่งเป็น Plasma-glycoprotein ชนิดหนึ่งให้เป็น Bradykinin Bradykinin มี short-lived action สามารถถูก inactivated โดยเอ็นไซม์ kininase หน้าที่ของ Bradykinin คือ ทำให้ Vascular permeadility เพิ่มขึ้น กล้ามเนื้อเรียบ หดตัว หลอดเส้นเลือดขยายตัว (Vasodilatation) และทำให้เกิด ปวด (pain) เมื่อฉีดเข้าผิวหนัง นอกจากนี้ kallikrein เองยังเป็น activator ของ Hageman factor อีกทำให้เกิด autocatalytic amplification ซึ่ง Kallikrein ยังมี chemotactic activity ต่อ neutrophil และ monocyte ด้วย นอกจากนี้Bradykinin ไม่เป็น chemotactic agent
 2.2 Complement system
2.2 Complement system
ผลของการ activation complement ทั้ง classical pathway และ alternate pathway จะได้ chemical mediator ดังนี้
C3a - ทำให้มีการเพิ่ม vascular permeability - เป็น chemotaxis ต่อ neutrophil
C5a - ทำให้มีการเพิ่ม vascular permeability - เป็น chemotaxis ต่อ neutrophil และ macrophage
C567complex - เป็น chemotactic agent แต่ไม่มีผลต่อ Vascular permeability
C3a, C5a ส่วนที่ทำให้มีการเพิ่ม permeability เรียกส่วนนี้ว่า anaphylatoxin โดยไป
ทำให้ mast cell หลั่ง histomine ออกมา
 2.3 Clotting system
2.3 Clotting system
จาก Hageman factor ถูก activated และมีปฏิกิริยาเปลี่ยนแปลงจนในที่สุด fibrinogen เปลี่ยนเป็น fibrin ระหว่างปฏิกิริยานี้ จะได้ fibrinopeptide ซึ่งมีคุณสมบัติเพิ่ม vascular permeability และเป็น chemotactic agent ต่อ neutrophil
 2.4
Fibrinolytic system
2.4
Fibrinolytic system
เริ่มด้วยมีการหลั่ง plasminogen activator จาก endothelium ทำให้ plasminogen ซึ่งเป็น plasma protein ชนิดหนึ่งที่อยู่ใน fibrin clot ถูก activated ได้ plasmin
plasmin เป็น protease ที่มีหน้าที่สำคัญหลายอย่าง คือ
1. plasmin จะ activate Hageman factor (XII) ให้ได้ XII A และเริ่มต้นการสร้าง bradykininใหม่อีก
2. plasmin จะ activate C3 ให้ได้ C3a และ C3b
3. plasmin ทำให้ fibrin แตกสลายและได้ fibrin-split product ซึ่งมีคุณสมบัติทำให้เกิด permeability เพิ่มขึ้น
prostaglandin เป็น tissue hormone ซึ่งเป็น lipid-soluble acid ที่มี 20 carbon fatty acid skeleton ที่เรียกว่า arachidonic acid บริเวณที่มีการอักเสบมีการทำลายของเซลล์ให้ phospholipid ออกมาโดยปฏิกิริยาของ phospholipase A ทำให้มี free fatty acid แยกออกจาก phospholipid เพื่อนำไปสร้าง prostaglandin Prostaglandin เกี่ยวข้องกับการเกิด fever, pain, vasodilatation และเพิ่ม vascular permeability
ยาพวก aspirin, Indomethacin ซึ่งสามารถยับยั้งปฏิกิริยาการอักเสบได้ จะขัดขวางการสังเคราะห์สาร prostaglandin ทำให้ลดอาการของการอักเสบ
ใน lysosome ของ neutrophil มีสารที่เกี่ยวข้องกับปฏิกริยาการอักเสบดังนี้4.1 Cationic protein ทำให้เกิด vascular permeability เพิ่มขึ้น โดยทำให้ mast cell หลั่ง histamine และเป็น chemotactic factor ต่อ monocyte
4.2 Acid proteases ช่วยทำลายสารพวกโปรตีนที่อยู่ใน phagosome เมื่ออยู่ใน pH ต่ำๆ
4.3 Neutral proteases ทำลาย extracellular components เช่น collagen, basement membrane, fibrin, elastin, cartilage ทำให้มีการทำลายเนื้อเยื่อ เกิด exudate ที่มีลักษณะเป็นหนอง (purulent) เอ็นไซม์ที่อยู่ใน lysosome นี้ถูกหลั่งออกมาได้ 3 ทาง คือ ในขณะเกิด phagocytosis , Reverse endocytosis และเมื่อเซลล์แตกตาย (Cytotoxic release)
Iymphocyte มีบทบาทต่อ HIR, โดยให้ antibody และ CMIR ซึ่งจะให้ lymphokine หลั่งออกมาจาก sensitized T LymphocyteLymphokine ทำให้เกิด chemotaxis ต่อ macrophage, neutrophil และ basophil และ lymphokine ยังช่วยยับยั้ง macrophage migration
 6.Mediators อื่นๆ
เช่น
6.Mediators อื่นๆ
เช่น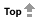
1. nature และความรุนแรงของ injury
2. ตำแหน่งและชนิดของเนื้อเยื่อที่ถูก injury
3. ขึ้นกับ host เช่น อาหาร ระบบการไหลเวียนเลือด drug therapy ความผิดปกติหรือโรคเดิมของร่างกาย เช่น โรคเบาหวาน มะเร็ง และพวกที่มีภูมิคุ้มกันผิดปกติ
 3. Formation of a leukocytic exudate
3. Formation of a leukocytic exudate
 3.1 Margination,Pavementing
3.1 Margination,Pavementing
ในภาวะไหลเวียนของเลือดปกติเม็ดเลือดขาวและเม็ดเลือดแดงมีการไหลไปตามแกนกลาง ของเส้นเลือด เมื่อมีการอักเสบมีการคั่งของเม็ดเลือดแดงในเส้นเลือด มีการซึมออกของของเหลวออกนอกเส้นเลือด การไหลของเลือดช้าลง จะพบเม็ดเลือดขาวมาออกันที่ผนังเส้นเลือดมากกว่าปกติ เรียกภาวะนี้ว่า pavementing หรือ margination การที่เม็ดเลือดขาวมาเกาะกับ endotheial cells อาจอาศัย Ca++, Mg++ (Divalention) เป็นตัวเชื่อมระหว่าง negative charge ของผิวนอกของเม็ดเลือดขาวกับ endotheliol cell
 3.2 Emigration
3.2 Emigration
การเคลื่อนที่ของเม็ดเลือดขาวทุกชนิดออกจากเส้นเลือด ปัจจุบันเชื่อว่าใช้วิธีการเดียวกัน เช่น neutrophil eosinophil, basophil, monocyte และ lymphocyte คือมี active motility ด้วยการยื่น pseudopod เข้าไปในรอยต่อระหว่าง endothelial cell และคลานออกมาที่ basement membrane แต่วิธีการที่เม็ดเลือดขาวสามารถคลานผ่านผนัง basement membrane ออกสู่นอกเส้นเลือดยังไม่ทราบ
 3.3 Chemotaxis
3.3 Chemotaxis
Chemotaxis คือ การเคลื่อนที่ของเม็ดเลือดขาวไปในทิศทางหนึ่งสู่ที่ chemotactic agent มี ความเข้มข้นมาก เม็ดเลือดขาวแต่ละชนิดมีการตอบสนองต่อ chemotactic agent ต่างๆ กัน บาง chemotactic factor อาจมีผลเฉพาะต่อเม็ดเลือดขาวบางชนิด chemotactic factor อาจเป็นสาร exogenous คือ endogenous ก็ได้
 Chemotactic agent สำหรับ neutrophil
Chemotactic agent สำหรับ neutrophil
1. soluble bacterial factor, bacterial proteases
2. fraction of complement system : C5a, C567, C3a
 Chemotactic agent สำหรับ monocyte
Chemotactic agent สำหรับ monocyte
1. C5a
2. Bacterial factors
3. factor in lysate of neutrophil
4. factor ที่มาจาก sensitized lymphocyte เมื่อทำ ปฏิกริยากับ specific antigen ที่เรียกว่า Lymphokines
 Chemotactic agent สำหรับ eosinophil
Chemotactic agent สำหรับ eosinophil
1. eosinophil chemotactic factor anaphylaxis (ECF-A) ที่มาจาก IgE sensitized basophil หรือ mast cell เมื่อทำปฏิกริยากับ antigen
2. a factor ที่มาจาก sensitized lymphocyte
3. C3a, C5aถ้ามีความบกพร่องของ chemotaxis ทำให้คนไข้มีโอกาสติดเชื้อโรคมากขึ้น การเกิดความบกพร่องใน chemotaxis อาจมีสาเหตุต่างๆ กัน เช่น มีความผิดปกติของเม็ดเลือดขาวเอง มีความผิดปกติทางกรรมพันธุ์ของ complement
 3.4 Phogocytosis
การที่มีเม็ดเลือดขาวมาอยู่อย่างหนาแน่นบริเวณที่มีการอักเสบ
ก็เพื่อมาเก็บกิน (phagocytasis) สิ่งแปลกปลอม
เม็ดเลือดขาวชนิดneutrophil และ
macrophage
มีคุณสมบัติในการเก็บกินสิ่งแปลกปลอมได้ดี
โดยมี phagocytic process
ที่เหมือนกันอยู่ 3
ขั้นตอนคือ
3.4 Phogocytosis
การที่มีเม็ดเลือดขาวมาอยู่อย่างหนาแน่นบริเวณที่มีการอักเสบ
ก็เพื่อมาเก็บกิน (phagocytasis) สิ่งแปลกปลอม
เม็ดเลือดขาวชนิดneutrophil และ
macrophage
มีคุณสมบัติในการเก็บกินสิ่งแปลกปลอมได้ดี
โดยมี phagocytic process
ที่เหมือนกันอยู่ 3
ขั้นตอนคือ
 1. Recogition
1. Recogition
microorganism เมื่อถูก coated ด้วย serum factor ที่เรียกว่า opsonin แล้ว neutrophil และ macrophage จึงสามารถจับ microorganism ได้สารที่เป็น opsonin ได้แก่ IgG (subtype 1 และ 3) และ opsonic fragment ของ C3
 2. Engulfment
2. Engulfment
ผลจาก engulfment ได้ phagocytic vacuole หรือ phagosome และมี fusion กับ lysosome เอ็นไซม์จาก lysosome ทำหน้าที่ย่อยและฆ่า microorganism นั้นๆ
 3. killing หรือ Degradation
3. killing หรือ Degradation
มี 2 mechanism ของ bactricidal mechanism
3.1 Oxygen-dependent bactericidal mechanism เช่น H2O2-myelo = peroxidase-halide system, superoxide
3.2 Oxygen independent bactericidal mechanism เช่น lysosomal enzyme, hydrogention
Microorganism ส่วนใหญ่จะถูกทำลายโดย neutrophil และ microphages แต่ก็มี microorganism บางชนิดที่มีชีวิตอยู่ได้ใน macrophage และแพร่กระจายไปตามท่อน้ำเหลือง ทำให้มีการแพร่กระจายของเชื้อโรคทั่วร่างกาย เช่น วัณโรค เม็ดเลือดขาวมีหน้าที่สำคัญมาก ถ้าเกิดความผิดปกติของเม็ดเลือดขาว เช่น มีจำนวนเม็ดเลือดขาวต่ำ เม็ดเลือดขาวไม่มีความสามารถในการ phagocytosis เช่น ยา corticosteroid จะยับยั้ง phagocytosis การแพร่กระจายของเชื้อโรคก็จะเกิดง่ายขึ้น
 Cells of the Inflammatory response
Cells of the Inflammatory response
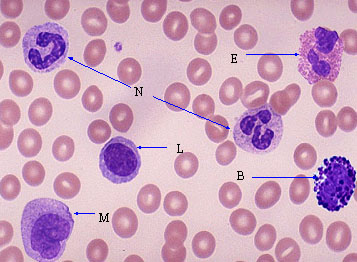
 1. Neutrophils (polymorphonuclear leukocyte)
1. Neutrophils (polymorphonuclear leukocyte)
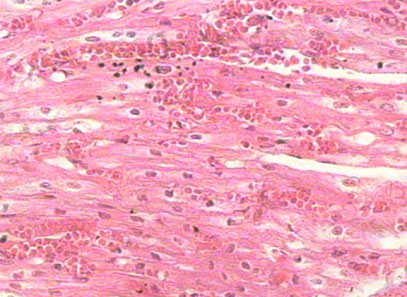
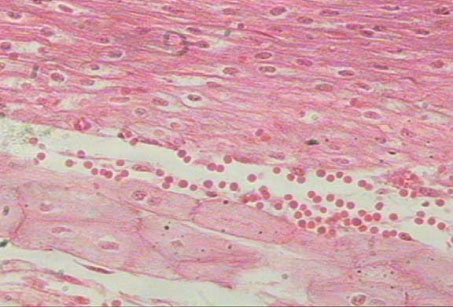
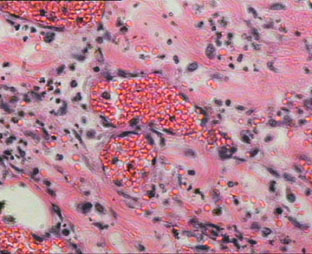
Neutrophil เป็นเม็ดเลือดขาวชนิดแรกที่พบในการอักเสบอย่างเฉียบพลัน พบมากในบริเวณที่มีการอักเสบในช่วง 6-24 ชั่วโมง หลัง injury, neutrophil มีอายุสั้นประมาณ 2-3 วัน ในกระแสเลือด หน้าที่สำคัญของ neutrophil คือ phagocytosis และทำลาย infecting organism ภายใน granules ของ neutrophil มี lysosome ซึ่งสามารถฆ่าเชื้อแบคทีเรีย ภาวะที่มีจำนวนเม็ดเลือดขาวสูงกว่าปกติในกระแสเลือด เรียกว่า leukocytosis ซึ่งเกิดขึ้นเสมอในการอักเสบอย่างเฉียบพลัน
การอักเสบบางอย่างที่ไม่มีการเพิ่มจำนวนของ neutrophil ได้แก่
1. acute bacterial infection บางอย่างเช่น typhoid fever, brucellosis
2. chronic bacterial infections
1.3 viral infection ยกเว้นเมื่อมี acute bacterial infection ร่วมด้วย
เราไม่ค่อยทราบรายละเอียดของ eosinophil แต่มักพบ eosinophil มากใน hypersensitivity
reaction และใน parasite infection, eosinophil มี activity คล้าย neutrophil คือมี mctile มี chemotaxis และมี phagocytosis แต่น้อยกว่า neutrophil
Basophil และ Mast cells มีหน้าที่เหมือนกันใน hypersensitivity reaction type ซึ่งมี IgE ร่วม ด้วย แต่ทั้งสองเซลล์มีรูปร่างและกำเนิดต่างกัน basophil ถูกสร้างขึ้นใน bone marrow มีนิวเคียสหลาย lobes ภายในไซโตพลาสมี large metachromatic granules ประกอบด้วย heparin, histamine ส่วน mast cell เกิดจาก primitive mesenchymal precursor msat cell พบได้ใน tissue ลักษณะของ mast cell พบมีนิวเคลียส 1 อัน รูปกลม และมีรอยเว้าเล็กน้อย ภายในเซลล์มี granules ซึ่งประกอบด้วย heparin, histamine และ acid hydrolase
Monocyteเป็นเม็ดเลือดขาวตัวที่สองที่เคลื่อนที่ออกจากเส้นเลือดตามหลังneutrophil และจะ พบ monocyte มากในการอักเสบระยะท้ายๆ อาจเพราะว่า neutrophil มีอายุสั้นกว่า monocyte ถูกสร้างขึ้นใน bone marrow ส่วน macrophage เกิดจาก monocyte ในเลือดเคลื่อนที่ออกจากเส้นเลือดมาอยู่ในเนื้อเยื่อทั่วไป macrophage มีบทบาทสำคัญในการอักเสบดังนี้
4.1 มีความสามารถใน phagocytosis สูง สามารถเก็บกิน microorganism หรือสิ่งแปลกปลอม และเศษเนื้อเยื่อที่ตายแล้ว
4.2 macrophage สามารถหลั่งเอ็นไซม์ซึ่งใช้ทำลายเนื้อเยื่อ คุณสมบัติ 2 ข้อนี้ช่วยให้บริเวณที่มีการอักเสบมี “debridement” จากแผลที่สกปรกให้เป็นแผลที่สะอาดขึ้น
4.3 ให้โปรตีนที่มี defense mechanism เช่น antibacterial (lysosome) และ antiviral (interferon)
เซลล์เหล่านี้ในบริเวณที่มีการอักเสบในช่วง chronic phase เช่น โรค tuberculosis, syphilis, viral, rickettsia lymphocyte ไม่ค่อยมี motile การพบ lymphocyte และ plasma cell ในบริเวณที่มีการอักเสบแสดงว่ามี local immune reaction ซึ่งพบในพวก การอักเสบอย่างเรื้อรัง
 Role of lymphatic
และ Lymphnodes
Role of lymphatic
และ Lymphnodes บทบาทของท่อน้ำเหลืองและต่อมน้ำเหลืองในการอักเสบ
พบว่า อัตราการไหลของของเหลวผ่านท่อน้ำเหลืองมีมากขึ้น
เพื่อให้ edema fluid
ออกจากบริเวณที่มีการอักเสบ
ของเหลว เม็ดเลือดขาว
และเศษเซลล์จะไปตามท่อน้ำเหลือง
ถ้ามีเชื้อแบคทีเรียอยู่ด้วย
ก็จะทำให้ท่อน้ำเหลืองอักเสบ
เรียกว่า
ท่อน้ำเหลืองที่อักเสบนี้ว่า
Lymphangitis
และถ้าเชื้อแบคทีเรียไปถึงต่อมน้ำเหลือง
และทำให้ต่อมน้ำเหลืองอักเสบ
เรียกการอักเสบของต่อมน้ำเหลืองว่า
Lymphadenitis เช่น
มีการติดเชื้อที่นิ้วมือ
จะพบมีแนวสีแดง
เกิดขึ้นตามแขนถึงรักแร้
ซึ่งเป็นการอักเสบตามท่อน้ำเหลือง
ต่อมน้ำเหลืองบริเวณรักแร้
จะบวมเจ็บ
เพราะมีการอักเสบของต่อมน้ำเหลือง
ในต่อมน้ำเหลืองมี hyperplasia ของ
lymphoid follicle และมี hyperplasia ของ phagocytic cell
ที่อยู่ตาม sinus
การเปลี่ยนแปลงของต่อมน้ำเหลืองนี้เรียกว่า
reactive หรือ Inflammatory lymphadenitis
ถ้าต่อมน้ำเหลืองกำจัดเชื้อแบคทีเรียไม่ได้
เชื้อแบคทีเรียจะเข้าสู่ท่อน้ำเหลืองที่ใหญ่ขึ้น
เข้าสู่ระบบการไหลเวียนของโลหิตในที่สุดเกิด
Bacteremia
เชื้อแบคทีเรียในกระแสเลือดก็จะไปเจริญเพิ่มจำนวนในเนื้อเยื่อต่างๆ
เช่นไป heart valve, meninges, kidney, joints
การต่อสู้กับเชื้อแบคทีเรียในเลือดจึงขึ้นกับ
mononuclear phagocyte system ที่อยู่ใน bone marrow,
blood monocyte, tissue macrophage ทั่วร่างกาย
บทบาทของท่อน้ำเหลืองและต่อมน้ำเหลืองในการอักเสบ
พบว่า อัตราการไหลของของเหลวผ่านท่อน้ำเหลืองมีมากขึ้น
เพื่อให้ edema fluid
ออกจากบริเวณที่มีการอักเสบ
ของเหลว เม็ดเลือดขาว
และเศษเซลล์จะไปตามท่อน้ำเหลือง
ถ้ามีเชื้อแบคทีเรียอยู่ด้วย
ก็จะทำให้ท่อน้ำเหลืองอักเสบ
เรียกว่า
ท่อน้ำเหลืองที่อักเสบนี้ว่า
Lymphangitis
และถ้าเชื้อแบคทีเรียไปถึงต่อมน้ำเหลือง
และทำให้ต่อมน้ำเหลืองอักเสบ
เรียกการอักเสบของต่อมน้ำเหลืองว่า
Lymphadenitis เช่น
มีการติดเชื้อที่นิ้วมือ
จะพบมีแนวสีแดง
เกิดขึ้นตามแขนถึงรักแร้
ซึ่งเป็นการอักเสบตามท่อน้ำเหลือง
ต่อมน้ำเหลืองบริเวณรักแร้
จะบวมเจ็บ
เพราะมีการอักเสบของต่อมน้ำเหลือง
ในต่อมน้ำเหลืองมี hyperplasia ของ
lymphoid follicle และมี hyperplasia ของ phagocytic cell
ที่อยู่ตาม sinus
การเปลี่ยนแปลงของต่อมน้ำเหลืองนี้เรียกว่า
reactive หรือ Inflammatory lymphadenitis
ถ้าต่อมน้ำเหลืองกำจัดเชื้อแบคทีเรียไม่ได้
เชื้อแบคทีเรียจะเข้าสู่ท่อน้ำเหลืองที่ใหญ่ขึ้น
เข้าสู่ระบบการไหลเวียนของโลหิตในที่สุดเกิด
Bacteremia
เชื้อแบคทีเรียในกระแสเลือดก็จะไปเจริญเพิ่มจำนวนในเนื้อเยื่อต่างๆ
เช่นไป heart valve, meninges, kidney, joints
การต่อสู้กับเชื้อแบคทีเรียในเลือดจึงขึ้นกับ
mononuclear phagocyte system ที่อยู่ใน bone marrow,
blood monocyte, tissue macrophage ทั่วร่างกาย
 Type
of Exudate in Acute inflammation
Type
of Exudate in Acute inflammation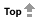
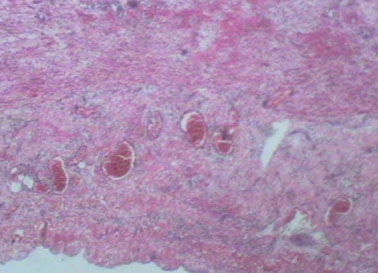
Exudate ในการอักเสบจะแตกต่างกันที่จำนวนของเหลว โปรตีน เซลล์ ซึ่งขึ้นกับความรุนแรงของปฏิกิริยาการอักเสบและชนิดของ injury
 1. Serous exudation exudate
มีลักษณะเป็นน้ำเพราะมีโปรตีนต่ำ
แต่ไม่มี fibrin อาจจะ เปลี่ยนแปลงมาจาก blood
serum หรือจาก serous mesothelial cells
ที่บุผนังของ peritoneum, pericardium, pleura
และjoint space
ตัวอย่างที่เห็นชัดเมื่อเวลาถูกไฟไหม้น้ำร้อนลวก
ทำให้ผิวหนังเป็นตุ่มพองและภายในมีน้ำใสๆ
ซึ่งเป็นลักษณะของ serous exudate
1. Serous exudation exudate
มีลักษณะเป็นน้ำเพราะมีโปรตีนต่ำ
แต่ไม่มี fibrin อาจจะ เปลี่ยนแปลงมาจาก blood
serum หรือจาก serous mesothelial cells
ที่บุผนังของ peritoneum, pericardium, pleura
และjoint space
ตัวอย่างที่เห็นชัดเมื่อเวลาถูกไฟไหม้น้ำร้อนลวก
ทำให้ผิวหนังเป็นตุ่มพองและภายในมีน้ำใสๆ
ซึ่งเป็นลักษณะของ serous exudate
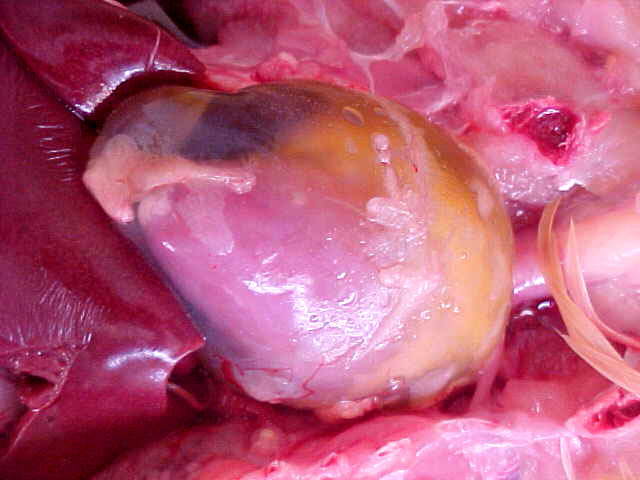
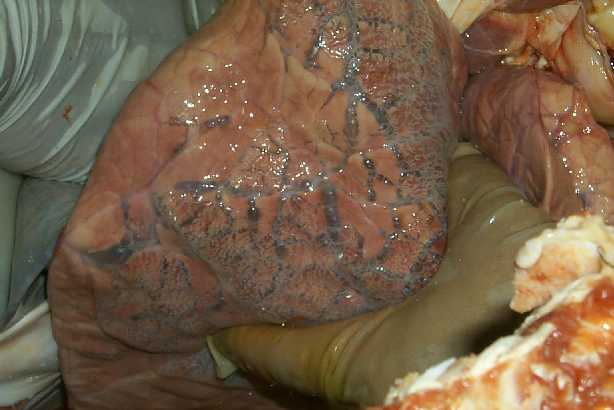
 2. Fibrinous exudation exudate
ประกอบด้วย plasma protein จำนวนมาก
fibrinogen และfibrin
พบในการอักเสบที่รุนแรงทำให้มี
fibrinogen
ออกมาจากเส้นเลือดเพราะว่ามีการทำลายของ
endothelial cells ตัวอย่าง
พบได้ในการอักเสบของเยื่อหุ้มหัวใจจาก
Rheumatic pericarditis โรคปอดบวมจากเชื้อ
pneumococci
พบว่าในถุงลมมีเชื้อแบคทีเรียเม็ดเลือดขาว
fibrin
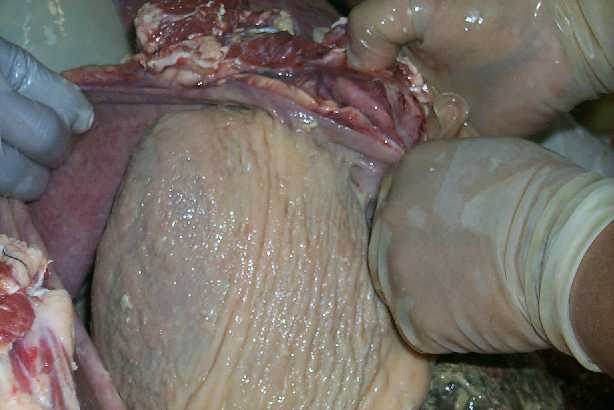
2. Fibrinous exudation exudate
ประกอบด้วย plasma protein จำนวนมาก
fibrinogen และfibrin
พบในการอักเสบที่รุนแรงทำให้มี
fibrinogen
ออกมาจากเส้นเลือดเพราะว่ามีการทำลายของ
endothelial cells ตัวอย่าง
พบได้ในการอักเสบของเยื่อหุ้มหัวใจจาก
Rheumatic pericarditis โรคปอดบวมจากเชื้อ
pneumococci
พบว่าในถุงลมมีเชื้อแบคทีเรียเม็ดเลือดขาว
fibrin
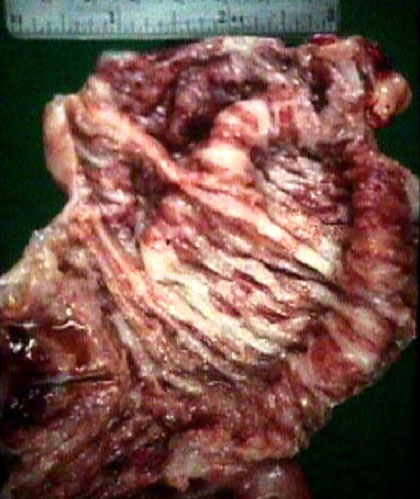
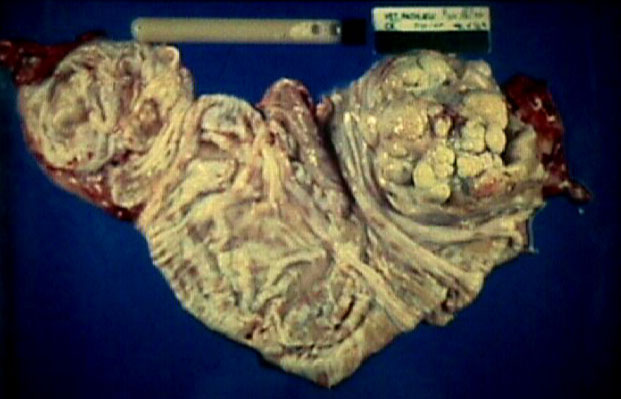
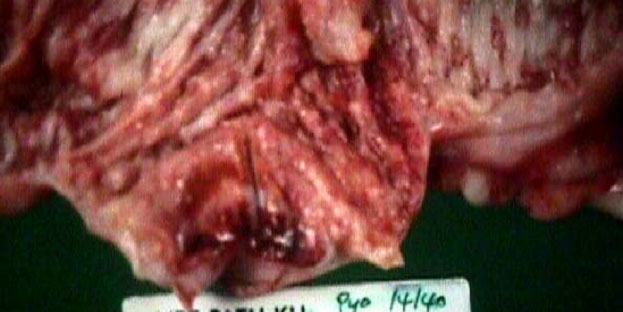
 3. Suppurative หรือ purulent exudate
exudate เป็นหนอง (pus)
ซึ่งประกอบด้วย neutrophil
ที่ตายแล้วและที่ยังมีชีวิตอยู่ร่วมกับเซลล์และเนื้อเยื่อที่ตาย
(necrotic tissue) ถ้ามีการรวมตัวของ pus
เรียกว่า abscess ส่วนมาก exudat
นี้เกิดจากเชื้อโรคที่ทำให้เกิดหนอง
(pyogenic bacteria) เช่น Staphylococci, Pneumococci, memingococci,
gonococci, coliforms, streptococci บางพันธุ์
ตัวอย่างของการอักเสบที่ให้
exudate แบบนี้คือ acute suppurative appendicitis พบ
neutrophil ในผนังไส้ติ่งทุกชั้น
3. Suppurative หรือ purulent exudate
exudate เป็นหนอง (pus)
ซึ่งประกอบด้วย neutrophil
ที่ตายแล้วและที่ยังมีชีวิตอยู่ร่วมกับเซลล์และเนื้อเยื่อที่ตาย
(necrotic tissue) ถ้ามีการรวมตัวของ pus
เรียกว่า abscess ส่วนมาก exudat
นี้เกิดจากเชื้อโรคที่ทำให้เกิดหนอง
(pyogenic bacteria) เช่น Staphylococci, Pneumococci, memingococci,
gonococci, coliforms, streptococci บางพันธุ์
ตัวอย่างของการอักเสบที่ให้
exudate แบบนี้คือ acute suppurative appendicitis พบ
neutrophil ในผนังไส้ติ่งทุกชั้น
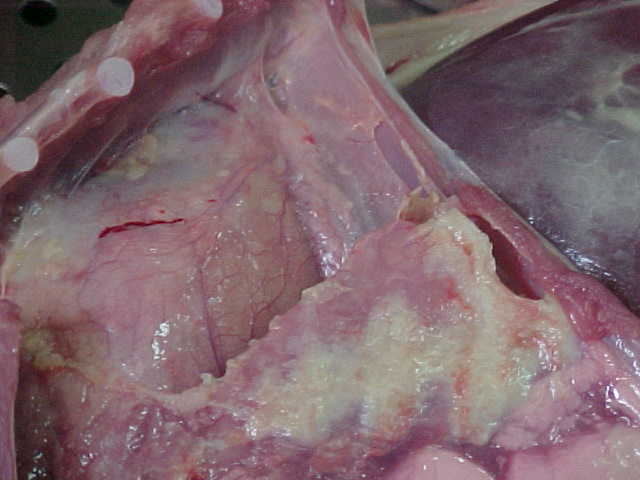
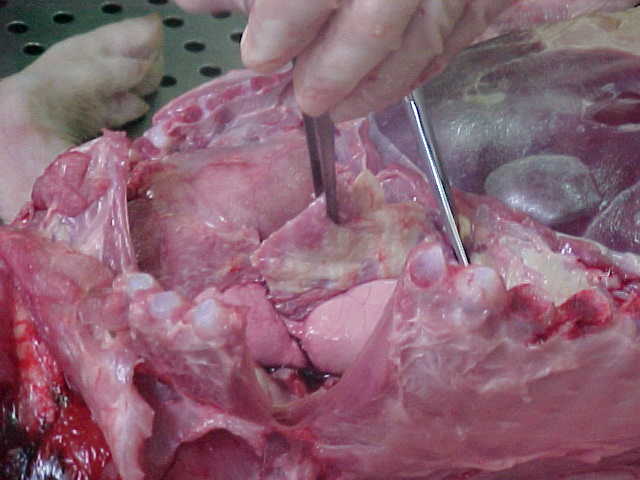
 4. Hemorrhagic exudate เกิดใน injury
ที่รุนแรง
ทำให้เส้นเลือดแตก
ในการอักเสบบางครั้ง
อาจมีลักษณะหลายๆ
อย่างปะปนกัน เช่น serofibrinous,
fibrinopurulent
4. Hemorrhagic exudate เกิดใน injury
ที่รุนแรง
ทำให้เส้นเลือดแตก
ในการอักเสบบางครั้ง
อาจมีลักษณะหลายๆ
อย่างปะปนกัน เช่น serofibrinous,
fibrinopurulent
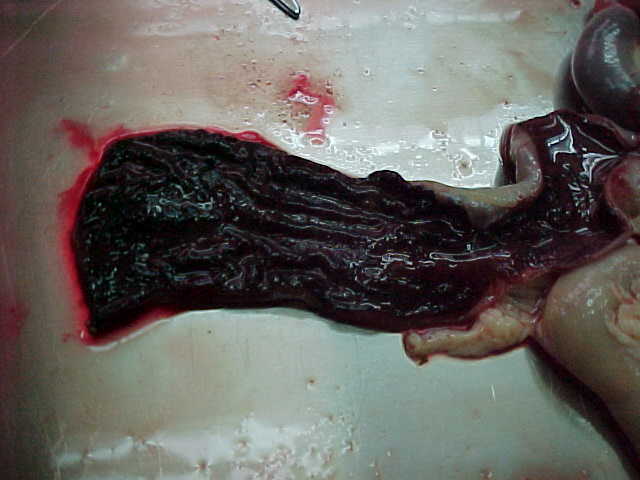


การเกิด exudate มักพบในการอักเสบอย่างเฉียบพลัน แต่บางครั้งก็พบได้ในการอักเสบอย่างเรื้อรัง เพราะฉะนั้น การมี fibrin หรือ pus ไม่ใช่จะต้องเป็น acutes inflammation เสมอไป
Resolution เป็นการซ่อมแซมของเนื้อเยื่อหลังจากการเกิดการอักเสบ ผลการซ่อมแซมจะได้เนื้อเยื่อที่เหมือนภาวะปกติ การซ่อมแซมแบบนี้จะเกิดขึ้นได้เมื่อ1. มีการตายของเซลล์หรือเนื้อเยื่อถูกทำลายน้อยมาก
2. มีการกำจัดสาเหตุของการอักเสบได้อย่างรวดเร็ว
3. มีภาวะที่สามารถกำจัดของเหลวและเศษเซลล์ได้ดี
 การอักเสบอย่างเรื้อรัง
(Chronic Inflammation)
การอักเสบอย่างเรื้อรัง
(Chronic Inflammation)
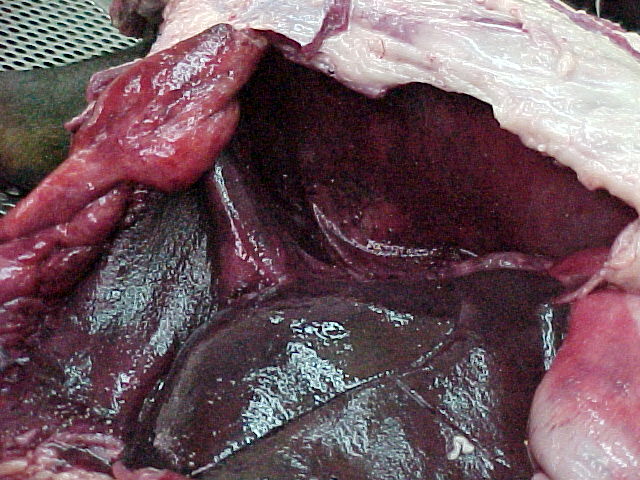
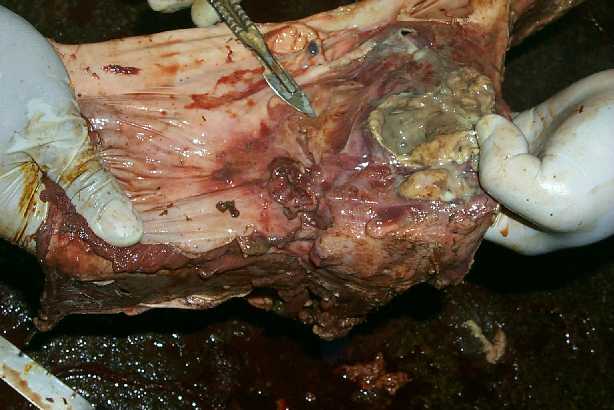
ถ้า injury ยังคงอยู่หรือร่างกายกำจัดไม่ได้จะทำให้เกิดการอักเสบอย่างเรื้อรัง
การอักเสบอย่างเรื้อรังทางคลินิกเกิดได้ 3 ทางคือ
1. เกิดหลังจากมีการอักเสบอย่างเฉียบพลันแล้ว แต่ injurious agent ยังไม่ถูกกำจัด
2. เกิดจากมีการอักเสบอย่างเฉียบพลันหลายครั้งซ้อน และเนื้อเยื่อก็มีการซ่อมแซมด้วยทำให้คนไข้มีไข้ตลอดเวลา มีปวด บวม เมื่อดูทาง histology พบว่ามีการอักเสบอย่างเฉียบพลัน และมี healing ด้วย ตัวอย่างใน recurrent infection ของ gallbladder (cholecystitis) หรือของไต (pyelonephritis)
3. มี low grade response ซึ่งไม่เป็น classic feature ของการอักเสบอย่างเฉียบพลัน เช่นโรค Rheumatoid arthritis, tuberculosis
 ลักษณะที่สำคัญของการอักเสบอย่างเรื้อรังคือ
ลักษณะที่สำคัญของการอักเสบอย่างเรื้อรังคือ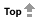
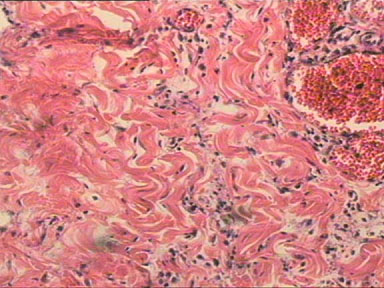
1. มี nenutrophil จำนวนน้อยลง แต่พบมี lymphocytes และ plasma cells จำนวนมากและมี macrophage ร่วมด้วย
2. มี proliferation ของ vascular epithelium โดยมี budding ของเส้นเลือดฝอยเล็กๆ ขึ้นใหม่
3. มี proliferation ของ fibroblast และมีการสร้าง collagen เรียกว่ามี fibrosis
อาจกล่าวได้อีกอย่างว่าการอักเสบอย่างเรื้อรังเป็น proliferative change แต่การอักเสบอย่างเฉียบพลันเป็น exudative change การอักเสบอย่างเรื้อรังมักตามด้วยการมีแผลเป็น เพราะมีการเจริญเพิ่มจำนวนของ fibrous tissue และ collagenการอักเสบเรื้อรังบางอย่างพบมี neutrophil exudate ด้วยเช่น การอักเสบเรื้อรังของกระดูก (osteomyelitis) การมี lymphocyte ไม่ได้หมายถึงการอักเสบอย่างเรื้อรังเสมอไป เช่นในการติดเชื้อไวรัส acute viral hepatitis พบ lymphocytes จำนวนมากในวันแรกๆ ของโรค
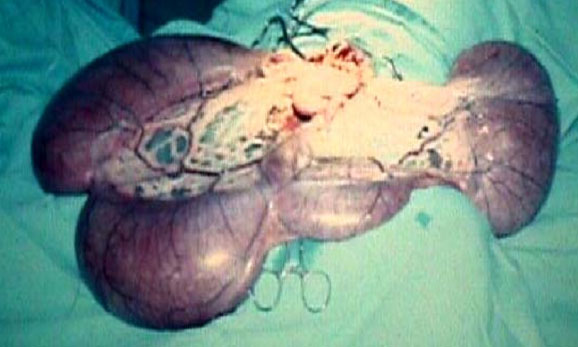
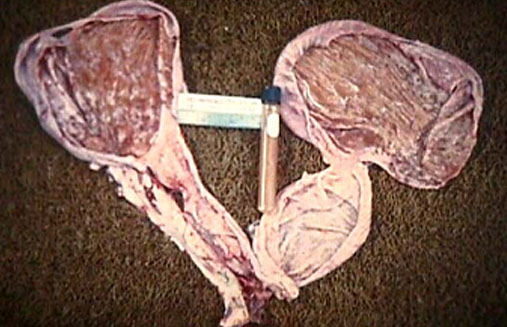
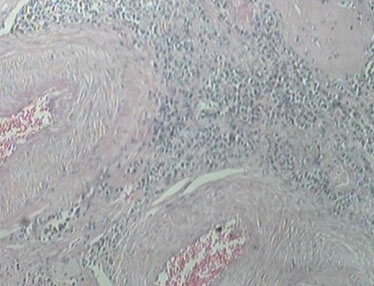
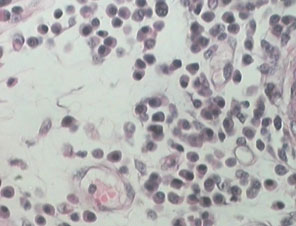
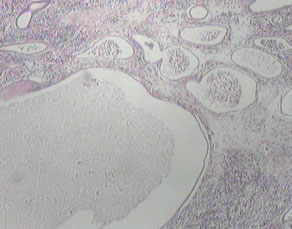
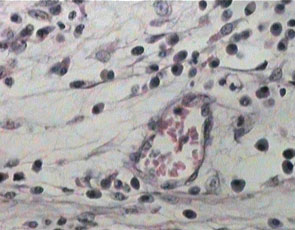
 การอักเสบชนิดเรื้อรังที่มีลักษณะเฉพาะอีกอย่างหนึ่งคือ
การอักเสบชนิดเรื้อรังที่มีลักษณะเฉพาะอีกอย่างหนึ่งคือ
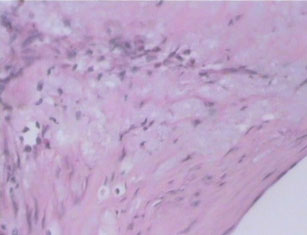
Chronic granulomatous inflammation เป็นการอักเสบอย่างเรื้อรังแบบ หนึ่งที่เกิดเป็นก้อนที่เรียกว่า granuloma พบได้ในโรควัณโรค ซิฟิลิส โรคเรื้อน เชื้อรา Sarcoidosis หรือเมื่อมีสิ่งแปลกปลอมอยู่ในเนื้อเยื่อ เช่น ผงแป้ง silica ด้าย เศษไม้ Granuloma เป็นก้อนขนาด 1-2 mm. เกิดจากการรวมตัวของ inflammatory cells โดยเฉพาะ modified macrophage และล้อมรอบด้วย lymphocyte modified macrophage นี้มีรูปร่างคล้าย epithelial cell จึงเรียกว่า Epithelioid cell และพบ giant cell ซึ่งเกิดจากการรวมตัวของ macrophages มีขนาดใหญ่ มีหลาย nucleus พบ plasma cell, lymphocyte และ fibroblast สำหรับ granuloma ที่เกิดจากเชื้อวัณโรค อาจมีการเปลี่ยนแปลงที่มีลักษณะเฉพาะคือ ตรงกลางมี caseous necrosis จากลักษณะของ granuloma อาจจะ diagnosis ได้ แต่อย่างไรก็ตามควรหาตัวสาเหตุของโรคให้ได้โดยการย้อมพิเศษ โดยเพาะเชื้อหรือโดยทาง Serologic studies
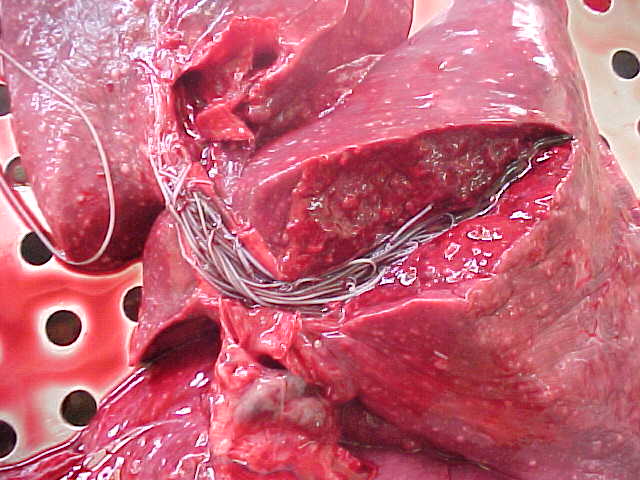
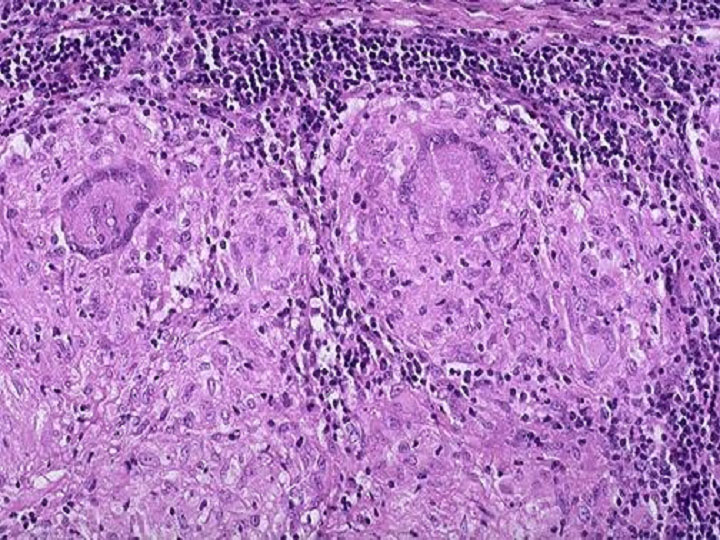
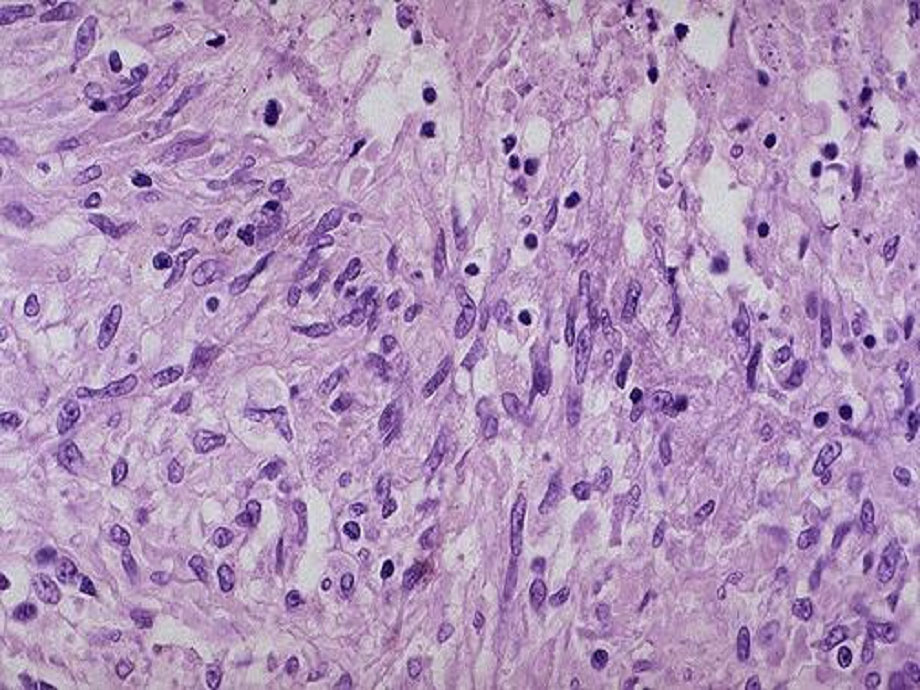
การที่จะบอกว่าเนื้อเยื่อหรืออวัยวะนั้นมีการอักเสบ ให้เติม “itis” หลังชื่อที่เป็นภาษาลาติน ของเนื้อเยื่อหรืออวัยวะนั้นๆ เช่น
Cholecystitis = Inflammation of gallbladdder
Gastritis = Inflammation of stomach
Colitis = Inflammantion of colon
Hepatitis = Inflammation of liver
คำที่ยกเว้น เช่น
Pneumonia = Inflammation of lung
Pleuritis = Inflammation of pleura
ถ้าจะบอกชนิดของการอักเสบก็เขียนไว้ข้างหน้าเช่น การอักเสบของเยื่อหุ้มหัวใจชนิดเฉียบพลัน ก็เรียกว่า acute pericarditis ถ้าเป็นแบบที่มี fibrin ก็เรียกว่า fibrinous pericarditis ไส้ติ่งอักเสบอย่างเฉียบพลันเรียกว่า acute appendicites ถ้ามีหนองให้เห็นเด่นชัด เรียกว่า acute suppurative appendicitis
การอักเสบทำให้ร่างกายมีการเปลี่ยนแปลง ดังนี้
 1.มีไข้ สาเหตุของ fever
ในการอักเสบเกิดจาก endogenous pyrogen
และ prostaglandin, endogenous pyrogen อยู่ใน monocyte,
macrophage และ eosinophil ในรูปของ inactive form
มันจะถูก activate
ให้หลั่งออกมาในระหว่างมี
phagocytosis เก็บกินพวก endotoxin, virus, fungi,
immune complexทั้ง endogenous pyrogen และ prostaglandin
จะถูกส่งไปตามกระแสเลือดไปทำปฏิกริยากับreceptor ของ thermosensitive neurone ที่
thermoregulatory center ของ anterior hypothalamus
ให้มีการตั้งอุณหภูมิใหม่ที่สูงขึ้นแล้ว
information จาก anterior hypothalamus
นี้ถูกส่งไปยัง posterior hypothalamus ไป
vasomotor center ผลทำให้มีการหดตัวของเส้นเลือดที่ผิวหนังลดการสูญเสียความร้อนทำให้เกิดไข้ขึ้น
1.มีไข้ สาเหตุของ fever
ในการอักเสบเกิดจาก endogenous pyrogen
และ prostaglandin, endogenous pyrogen อยู่ใน monocyte,
macrophage และ eosinophil ในรูปของ inactive form
มันจะถูก activate
ให้หลั่งออกมาในระหว่างมี
phagocytosis เก็บกินพวก endotoxin, virus, fungi,
immune complexทั้ง endogenous pyrogen และ prostaglandin
จะถูกส่งไปตามกระแสเลือดไปทำปฏิกริยากับreceptor ของ thermosensitive neurone ที่
thermoregulatory center ของ anterior hypothalamus
ให้มีการตั้งอุณหภูมิใหม่ที่สูงขึ้นแล้ว
information จาก anterior hypothalamus
นี้ถูกส่งไปยัง posterior hypothalamus ไป
vasomotor center ผลทำให้มีการหดตัวของเส้นเลือดที่ผิวหนังลดการสูญเสียความร้อนทำให้เกิดไข้ขึ้น
 2. Leukocytosis
จำนวนเม็ดเลือดขาวสูงขึ้นโดยเฉพาะ
neutrophil โดยมีการเร่ง bone marrow
ให้ปล่อย cell
ออกมามากขึ้นจาก reserve pool
หรือเร่งการสร้าง cell
มากขึ้น bacterial infections มักทำให้มี
neutrophilia (จำนวน neutrophil
ในกระแสเลือดสูงกว่าปกติ)
ส่วน Infectious mononucleosis, whooping cough, mump, rubella
มักทำให้เกิด lymphocytosis (จำนวน
lymphocyte
ในกระแสเลือดสูงกว่าปกติ)
Bronchial asthma, parasite infection ทำให้เกิด
eosinophilia ยกเว้น Typhoid fever
มักทำให้เกิด leukopenia (จำนวนเม็ดเลือดขาวในกระแสเลือดต่ำกว่าปกติ)
2. Leukocytosis
จำนวนเม็ดเลือดขาวสูงขึ้นโดยเฉพาะ
neutrophil โดยมีการเร่ง bone marrow
ให้ปล่อย cell
ออกมามากขึ้นจาก reserve pool
หรือเร่งการสร้าง cell
มากขึ้น bacterial infections มักทำให้มี
neutrophilia (จำนวน neutrophil
ในกระแสเลือดสูงกว่าปกติ)
ส่วน Infectious mononucleosis, whooping cough, mump, rubella
มักทำให้เกิด lymphocytosis (จำนวน
lymphocyte
ในกระแสเลือดสูงกว่าปกติ)
Bronchial asthma, parasite infection ทำให้เกิด
eosinophilia ยกเว้น Typhoid fever
มักทำให้เกิด leukopenia (จำนวนเม็ดเลือดขาวในกระแสเลือดต่ำกว่าปกติ)

สิ่งที่มีอิทธิพลต่อขั้นตอนต่างๆ ของการอักเสบได้แก่ ชนิดของเนื้อเยื่อที่เกิดการอักเสบ คุณสมบัติของ injurious agent ระยะเวลาของการเกิด injury เราแบ่งลักษณะของการอักเสบตาม anatomical site ได้ดังนี้
 1. Abscess (ฝี)
เป็นการสะสมของหนองภายในขอบเขตจำกัด
มักเกิดจาก pyogenic bacteria
โดยทั่วไป abscess
จะทำให้เนื้อเยื่อบริเวณนั้นเสียหายอย่างถาวร
เมื่อมีการซ่อมแซมจะเกิด scar
การซ่อมแซมจะเกิดขึ้นต่อเมื่อ
suppurative exudate และ necrotic debris
ถูกกำจัดออกหมด เช่นโดยมี
proteolytic enzyme
ย่อยเศษเซลล์หรือใช้วิธีเจาะดูดหนองออก
1. Abscess (ฝี)
เป็นการสะสมของหนองภายในขอบเขตจำกัด
มักเกิดจาก pyogenic bacteria
โดยทั่วไป abscess
จะทำให้เนื้อเยื่อบริเวณนั้นเสียหายอย่างถาวร
เมื่อมีการซ่อมแซมจะเกิด scar
การซ่อมแซมจะเกิดขึ้นต่อเมื่อ
suppurative exudate และ necrotic debris
ถูกกำจัดออกหมด เช่นโดยมี
proteolytic enzyme
ย่อยเศษเซลล์หรือใช้วิธีเจาะดูดหนองออก

 2. Ulcer
คือ
แผลที่มีลักษณะเป็นแอ่งบุ๋มลึกลงไปจากผิวนอกของเนื้อเยื่อ
หรืออวัยวะ เนื่องจากมีการหลุดลอกของเนื้อเยื่อบุผิวที่ตายแล้ว
ตัวอย่างที่พบได้บ่อยได้แก่
ulcer
ของลำไส้และกระเพาะอาหาร
ulcer ที่ผิวหนัง ulcer
สามารถแบ่งเป็น acute ulcer และchronic
ulcer
2. Ulcer
คือ
แผลที่มีลักษณะเป็นแอ่งบุ๋มลึกลงไปจากผิวนอกของเนื้อเยื่อ
หรืออวัยวะ เนื่องจากมีการหลุดลอกของเนื้อเยื่อบุผิวที่ตายแล้ว
ตัวอย่างที่พบได้บ่อยได้แก่
ulcer
ของลำไส้และกระเพาะอาหาร
ulcer ที่ผิวหนัง ulcer
สามารถแบ่งเป็น acute ulcer และchronic
ulcer

 3. Membrane หรือ Pseudomembranous inflammation
เป็นการอักเสบที่มี
false membrane เป็นแผ่นสีเทา-ขาว
ซึ่งเกิดจากการรวมตัวของ
fibrin + necrotic epithelium cell + bacteria
การอักเสบแบบนี้มักเกิดในอวัยวะที่มี
mucosal surface เช่น
ระบบการหายใจและระบบทางเดินอาหาร
ตัวอย่างเช่น โรคคอตีบ
ซึ่งมี exotoxin ทำให้เซลล์ที่
mucosal surface ตาย
3. Membrane หรือ Pseudomembranous inflammation
เป็นการอักเสบที่มี
false membrane เป็นแผ่นสีเทา-ขาว
ซึ่งเกิดจากการรวมตัวของ
fibrin + necrotic epithelium cell + bacteria
การอักเสบแบบนี้มักเกิดในอวัยวะที่มี
mucosal surface เช่น
ระบบการหายใจและระบบทางเดินอาหาร
ตัวอย่างเช่น โรคคอตีบ
ซึ่งมี exotoxin ทำให้เซลล์ที่
mucosal surface ตาย
 4. Catarrhal inflammation
เป็นการอักเสบที่มีการหลั่ง
mucus ใสๆ ออกมาอย่างมากมายพบการอักเสบแบบนี้ในเนื้อเยื่อ
ที่มี
mucous secreting cell
ตัวอย่างเมื่อเป็นหวัดจะมีน้ำมูกออกมา
นอกจากนี้ มีรูปแบบอื่นอีก
(anatomical varieties) เช่น Sinus : a tract leading from a cavity to the surface
sinus
เป็นช่องทางจากภายในออกมาสู่ที่ผิวนอก
ตัวอย่างเช่น sinus
ที่เกิดร่วมกับ osteomyelitis
มีการตายของกระดูก
และมีการอักเสบอย่างเรื้อรังเป็นช่องทางออกมาสู่ที่ผิวหนัง
Fistula : a tract open at both ends, through which
abnormal communication between two surfaces is established fistula
อาจเกิดขึ้นจากความผิดปกติแต่กำเนิด
หรือเกิดขึ้นจากสาเหตุอื่นๆ
เช่น Biliary fistula
เป็นช่องทางระหว่าง biliary tract
กับผิวหนัง
4. Catarrhal inflammation
เป็นการอักเสบที่มีการหลั่ง
mucus ใสๆ ออกมาอย่างมากมายพบการอักเสบแบบนี้ในเนื้อเยื่อ
ที่มี
mucous secreting cell
ตัวอย่างเมื่อเป็นหวัดจะมีน้ำมูกออกมา
นอกจากนี้ มีรูปแบบอื่นอีก
(anatomical varieties) เช่น Sinus : a tract leading from a cavity to the surface
sinus
เป็นช่องทางจากภายในออกมาสู่ที่ผิวนอก
ตัวอย่างเช่น sinus
ที่เกิดร่วมกับ osteomyelitis
มีการตายของกระดูก
และมีการอักเสบอย่างเรื้อรังเป็นช่องทางออกมาสู่ที่ผิวหนัง
Fistula : a tract open at both ends, through which
abnormal communication between two surfaces is established fistula
อาจเกิดขึ้นจากความผิดปกติแต่กำเนิด
หรือเกิดขึ้นจากสาเหตุอื่นๆ
เช่น Biliary fistula
เป็นช่องทางระหว่าง biliary tract
กับผิวหนัง
- Empyema : การที่มีหนองอยู่ในช่องต่างๆ ของร่างกาย หรืออวัยวะที่เป็นโพรง มักใช้กับ pleural cavity; gall bladder
- Cellulitis : การอักเสบที่แพร่กระจายไปตามชั้น connective tissue